Ginecologia
Ginecologia é a área da medicina que cuida da saúde da mulher em todas as fases da sua vida.
Ginecologia é a área da medicina que cuida da saúde da mulher em todas as fases da sua vida. E quando falamos em cuidado pensamos não apenas no tratamento de doenças, mas também na prevenção e detecção precoce das mesmas, sendo essa uma das principais funções do ginecologista.
Fazer consultas periódicas ao ginecologista é algo comum a partir do início da vida sexual, e deverá ser mantido até a terceira idade. Em cada fase o foco irá mudando de acordo com a necessidade específica para aquele momento. Quando mais jovens o foco estará mais forte na prevenção de doenças sexualmente transmissíveis e da gestação indesejada, além de auxiliar a jovem a entender um pouco melhor do seu corpo, explicando o que é e o que não é normal. Avaliar o risco de câncer no colo uterino através da análise periódica da pesquisa do HPV e do Papanicolaou também são fundamentais. Estimular a prevenção da infecção pelo HPV com o uso da vacina será um dos temas a serem tratados.
Ao avançar da idade estaremos cuidando para que a menopausa chegue de forma suave, sem traumas e medos. O rastreamento do câncer de mama com a realização de mamografia e ultrassonografia periódica também é muito importante. Avaliação da saúde óssea , visando evitar a osteoporose também estará no radar do ginecologista, assim como demais questões pertinentes a essa fase.
Nós ginecologistas temos o privilégio de cuidar da saúde de nossas pacientes desde a juventude até a maturidade, e o fato de recebermos vocês periodicamente nos traz a possibilidade de oferecer um cuidado mais amplo, não focando apenas em questões da nossa especialidade, mas sim olhando cada paciente como um todo, especial e único.
A visita ao médico ginecologista deve ser feita anualmente caso a mulher esteja se sentindo bem e não tenha nenhum problema ginecológico de saúde previamente diagnosticado, ou no período determinado pelo médico caso ela esteja com alguma enfermidade que deva ser acompanhada pelo profissional.
Métodos contraceptivos

Métodos de barreira como o preservativo masculino (
camisinha) e o feminino, além de evitarem a gestação indesejada, também
diminuem
muito o risco de doenças sexualmente transmissíveis.
Esse método além de seguro não mudará o ciclo menstrual, nem trará efeitos
adversos.
Métodos hormonais combinados ( estrogênio e progesterona) independente da
via de
uso ( oral, vaginal, injetável ou adesivo) são muito seguros quando usados
corretamente.
É muito importante avaliar individualmente cada paciente para saber se há
situações de risco em que deveriam evitar tal método, como a presença de
trombofilias ( doenças que aumentam o risco de ter trombose).
Esse tipo de método traz um excelente controle do ciclo , assim como
diminuição
do fluxo menstrual e melhora da TPM.
Cada vez mais usados estão os contraceptivos à base de progesterona somente.
Nesta classe temos os comprimidos, implante ( implanon), injetável e DIU (
mirena ou kyleena).
O fato de ter apenas progesterona diminui nossa preocupação com risco de
câncer
nas mamas e de trombose. Algumas usuárias procuram esse método pela
possibilidade de terem uma diminuição ou ausência de menstruação , no
entanto
isso NÃO É GARANTIDO!!! Tabelinha, diafragma e gel espermicida também são
opções, no entanto seu índice de falha é maior.
Laqueadura tubária e vasectomia são alternativas definitivas, que quando bem
indicadas são eficientes.
Antes de optar por um método é importante conversar extensivamente com cada
paciente para entender qual irá funcionar melhor para ela.
Não existe um método melhor de maneira geral, mas sim existe o melhor método
para cada pessoa.
Converse com seu ginecologista sobre essa questão Conte comigo
HPV
O papiloma vírus humano, mais conhecido por HPV, é um
vírus
muito comum em nosso meio, infectando tanto mulheres como homens.
Existem mais de 100 subtipos de HPV, com alguns se destacando por causarem
verrugas na região genital , e outros por aumentarem o risco de câncer
também na
região genital.
A transmissão se dá por contato pele com pele, sendo a via mais comum a
sexual.
Nem todas as pacientes terão problemas relacionados ao HPV, pois tendo uma
boa
imunidade , provavelmente o vírus fica latente, não conseguindo causar danos
no
local
Perguntas Frequentes:
Uma vez positivo no exame, sempre terei o HPV?
Não Algumas pacientes terão o HPV de forma persistente, no entanto existe sim a possibilidade de negativação do exame
Existe prevenção?
Sim Usando preservativo você não irá zerar risco de transmissão, mas irá reduzir bastante Além disso,, é altamente sugerido receber a vacina contra o HPV
Todo paciente com HPV de alto risco terá câncer?
Não As pacientes que possuem HPV de alto risco, em sua enorme maioria não terão nada ou terão apenas lesões menores, de fácil tratamento, sendo muito difícil chegar ao estágio do câncer, especialmente fazendo acompanhamento periódico com o ginecologista.
Como tratar as verrugas?
Há duas opções que gosto
- uso de medicação imunomoduladora
- cauterização
Existe remédio contra o vírus?
Não Remédio específico não, sendo sugerido tomar medidas para melhora na imunidade
Se você receber esse diagnóstico lembre-se da importância de realizar acompanhamento periódico com seu ginecologista, e de manter bons hábitos de saúde. Desta forma muito dificilmente você terá algum problema grave.
Videolaparoscopia ginecológica
Até certo tempo atrás a única forma de
investigar e tratar algumas doenças ginecológicas era através da
laparotomia
( cirurgia em que cortamos a barriga de forma semelhante a da
cesariana).
Essa abordagem cirúrgica, ainda muito usada em alguns centros médicos,
faz
com que a paciente tenha uma pior recuperação, com mais dor, e aumento
no
risco de complicações.
Com o tempo muito se estudou, e a videolaparoscopia se tornou uma
realidade
no dia a dia do ginecologista.
Trata-se de um procedimento em que abordamos o abdome através de
pequenas
punções, que variam de 5-12mm, por onde introduzimos a óptica e os
equipamentos para realização da cirurgia.
É possível ter uma visão ampla da cavidade abdominal e da pelve pois a
óptica pode ser aproximada do objeto a ser investigado, e também pelo
fato
da câmera ter zoom, desta forma a visualização será melhor do que com o
corte tradicional do abdome.
Além de possibilitar uma melhor visão, é possível realizar movimentos
mais
delicados, pois o instrumental possibilita isso. É possível cortar,
cauterizar e suturar ( costurar) normalmente.
A remoção de cistos, miomas, etc também poderá ser realizada pelas
pequenas
punções.
Como limitação ao método na área de ginecologia, vejo casos de miomas ou
útero muito grandes, e casos específicos de suspeita de câncer. Nestes
casos
será necessária uma avaliação individualizada de cada paciente para que
seja
decidida a melhor forma de tratamento.
Quais as principais cirurgias ginecológicas em que eu mais uso a videolaparoscopia?
- - gravidez ectópica
- - cisto ovariano
- - miomatose uterina
- - endometriose
- - investigação de infertilidade
- - histerectomia ( retirada do útero) total ou parcial
Vantagens :
- - corte menor
- - recuperação mais rápida
- - menos risco de complicações em geral
- - alta hospitalar mais rápida
- - melhor visualização do abdome/pelve como um todo, pois a óptica está acoplada a um sistema de câmera com alta definição e zoom
- - possibilidade de documentação total da cirurgia através do sistema de gravação digital
Desvantagens:
- - custo poderá ser mais alto
- - não está acessível em todos os centros
- - necessidade de treinamento específico da equipe médica e de enfermagem
Lembrando que a videolaparoscopia é uma via para realizar a cirurgia indicada, mas que o principal no seu tratamento é resolver a doença, e não focar apenas no tipo de cirurgia.
- Converse com seu ginecologista e tome uma decisão consciente
- Conte comigo
- Atenciosamente
- Dr Renato
DIU (SIU) hormonal , Mirena ou Kyleena?

Existe disponível no mercado brasileiro dois
tipos de DIU hormonal, conhecidos comercialmente pelos nomes Mirena e
Kyleena.
Ambos são do mesmo fabricante, e possuem o mesmo hormônio, o
levonorgestrel.
A forma de aplicação também é semelhante
A validade é a mesma, 5 anos
E o que muda entre esses produtos?
- A principal diferença está na dose, com o Kyleena liberando uma dose muito menor de levonorgestrel.
- Em termos práticos sabemos que esse tipo de contraceptivo pode provocar alguns efeitos colaterais, dentre os quais me chama mais a atenção a acne, irritabilidade, queda na libido e irregularidade menstrual.
- O Mirena já está por aqui no Brasil há muitos anos, e tem sua eficácia reconhecida. Além disso, sabemos que muitas usuárias se beneficiam por apresentarem uma diminuição ou ausência da menstruação. Pacientes com endometriose também tem no mirena uma boa opção de tratamento.
No entanto, pensando nas pacientes que não desejam tão fortemente parar de menstruar, mas que procuram uma contracepção segura com menor dosagem, e menos efeitos adversos, surgiu o Kyleena.
- Observo que as usuárias deste novo produto realmente sentem menos alteração de pele e humor, e que seu padrão menstrual tem uma tendência de diminuir, mas não tão significativamente como observo com o Mirena.
- Contracepção é algo sério. Tome sua decisão com conhecimento de causa.
- Estou aqui para te passar um pouco do que sei com o desejo de que você tome a melhor decisão.
- Conte comigo
- Atenciosamente
- Dr Renato
Silicone nas mamas e mamografia

A colocação de prótese de silicone nas mamas provavelmente é a cirurgia estética
que
mais vejo as pacientes jovens que cuido serem submetidas.
Trata-se de uma procedimento relativamente simples feito pelo cirurgião
plástico, e
que costuma ser bastante efetivo em termos de resultados para melhora da auto
estima
da mulher.
Com o avançar da idade passará a ser muito importante a realização de exames
para
diagnóstico precoce do câncer das mamas, sendo os mais solicitados a mamografia
e o
ultrassom.
Em relação ao ultrassom, a prótese não irá mudar muito a forma de fazer o exame.
Já com a mamografia alguns cuidados serão feitos para que o exame não seja
prejudicado.
É comum o técnico de radiologia fazer uma pequena manobra,
conhecida
por manobra de Eklund, tentando retirar parcialmente as próteses do campo de
visão
da mamografia, possibilitando assim um exame de alta qualidade.
Portanto, se você possui prótese de silicone nas mamas, saiba que a mamografia é
um
exame que deverá estar dentro da sua rotina normalmente.
Prevenção e diagnóstico precoce são fundamentais quando pensamos em longevidade
e
qualidade de vida.
Cuide-se, e conte comigo no que puder te ajudar!!
Miomas
Mioma é um tumor BENIGNO que aparece na musculatura lisa do útero.
Muito comum em mulheres em idade fértil, portanto que menstruam, poderá
ocasionar
tanto problemas de fertilidade como na menstruação, a depender do tamanho e
localização dentro do útero.
Sem uma causa definida para seu surgimento, sabemos que o fator genético exerce
um
papel importante nesta doença.
Há 3 diferentes locais em que o mioma poderá se desenvolver:
- Na cavidade uterina (submucoso)
- No meio da camada muscular do útero (intramural)
- Em direção ao interior do abdome (subseroso)
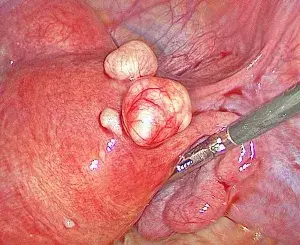
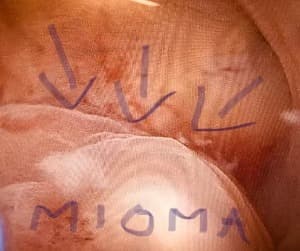
Habitualmente é o mioma submucoso que causa mais problemas, tanto de fertilidade como na menstruação. Neste caso é comum a paciente apresentar aumento do fluxo menstrual, tanto em quantidade de sangue como em dias de sangramento, podendo desenvolver anemia. A infertilidade também poderá estar presente. Miomas subserosos só causam sintomas quando muito grandes. Neste caso a paciente poderá sentir uma sensação de "bola dura" no pé da barriga. Já os intramurais, quando crescem em direção a cavidade uterina poderão causar sintomas parecidos com os submucosos, e quando crescem na direção dos órgãos abdominais não costumam causar sintomas. Por se tratar de doença benigna muito comum, e na grande maioria dos casos com nenhum ou poucos sintomas, a grande maioria das portadoras precisarão apenas de acompanhamento médico, sem necessidade de medicações ou cirurgia.
Miomas podem virar câncer?
Existe uma mínima porcentagem de miomas que poderão se tornar sarcoma (tumor
maligno=câncer)
Um sinal importante para suspeitar desta situação é observar no acompanhamento
ultrassonográfico semestral um crescimento significativo do nódulo. Nestes casos
estará indicada a cirurgia.
Existe remédio para fazer o mioma sumir?
NÃO EXISTE
O que existe são medicações que podem ser usadas por curto espaço de tempo para
diminuir os miomas antes da realização de uma cirurgia. Esse tratamento costuma
ser
usado em caso de nódulos muito grandes.
Outra informação importante é que após a menopausa os miomas tendem a diminuir
naturalmente sem qualquer tratamento. Isso ocorre pelo fato de que na menopausa
o
nível de estrogênio cai muito, fazendo com que o mioma perca seu principal
"nutriente".
Quais procedimento cirúrgicos existem para tratamento dos
miomas?
- Histeroscopia cirúrgica para os miomas submucosos
- Vídeo laparoscopia para os miomas intramurais e subserosos (até um determinado
tamanho)
- Laparotomia para miomas MUITO grandes
- Embolização (tratamento paliativo para reduzir o tamanho dos nódulos)
Acredito que mais de 30% das mulheres que atendo entre 40-50 anos possuem pelo menos um mioma. Destas, mais de 90% precisarão apenas de acompanhamento. Sendo assim, fica o recado que ao ter o diagnóstico você precisará de um bom acompanhamento médico, raramente de cirurgia e não será feito uso de remédio algum no longo prazo com o objetivo de cura. Tenha no seu ginecologista alguém em que você possa confiar, e fique tranquila
Tenho endometriose, vou precisar de cirurgia?
Vulvovaginites

Vulvovaginite é um processo inflamatório na região da vulva e da vagina, na maioria das vezes ocasionada por um agente infeccioso, e que faz a paciente sentir incômodo na região, podendo causar sintomas incapacitantes quando não tratada adequadamente.
- Quais os principais agentes que causam vulvovaginite?
- -candida albicans (fungo)
- -gardnerella vaginalis (bactéria)
- -trichomonas vaginalis (protozoário)
- Como são os sintomas?
- O sintomas dependerão do agente causador, sendo os mais comuns:
- -corrimento vaginal ( será diferente de acordo com o agente infeccioso)
- -inchaço
- -alteração na pele ( vermelhidão e descamação são os mais comuns)
- -ardor
- -prurido
- -alteração de odor
Quando e como tratar?
Sugiro procurar seu ginecologista e iniciar o tratamento o mais rápido possível. Quanto antes iniciar o tratamento, menor será o incômodo, e mais rápida será a recuperação. O tratamento poderá ser realizado com uso de medicação por via oral, associada a de uso local (creme para região externa e intravaginal) Não existe uma única opção de tratamento. É muito importante tratar de acordo com o agente causador para não piorar o quadro. Por exemplo, se usar antibiótico, e o agente for um fungo, certamente haverá piora no quadro. Medidas locais como banho de assento também poderão ajudar.
Existe prevenção?
Sim!!! Cuidar da flora vaginal, manter boa imunidade e usar preservativo são essenciais para diminuir esse tipo de problema.
Meu parceiro precisará de tratamento?
Isso também depende do agente causador, visto que nem toda vulvovaginite é uma doença sexualmente transmissível
Reposição de testosterona, perguntas e respostas!

1) O que você acha e quando indica a reposição da testosterona pra mulher?
Percebo que com o passar dos anos a forma de fazer a reposição hormonal foi evoluindo. Há alguns anos pouco falávamos sobre a reposição de testosterona, e isso mudou radicalmente. Hoje indico essa reposição frequentemente. Acho um divisor de águas quando vejo o resultado que proporciona a pacientes com uma indicação adequada. A conversa com a paciente para entender os sintomas, e a realização de exames laboratoriais será determinante na indicação desta reposição. Não trato resultado de exames, trato pessoas, por isso entender de forma personalizada o que cada paciente está sentindo será determinante na indicação desta reposição.
2)Existe consenso na reposição da testosterona pra mulher? Ou o assunto é controverso?
Percebo que com o passar dos anos a forma de fazer a reposição hormonal foi evoluindo. Há alguns anos pouco falávamos sobre a reposição de testosterona, e isso mudou radicalmente. Hoje indico essa reposição frequentemente. Acho um divisor de águas quando vejo o resultado que proporciona a pacientes com uma indicação adequada. A conversa com a paciente para entender os sintomas, e a realização de exames laboratoriais será determinante na indicação desta reposição. Não trato resultado de exames, trato pessoas, por isso entender de forma personalizada o que cada paciente está sentindo será determinante na indicação desta reposição.
3)Como a falta de testosterona pode ser identificada? Exames, sintomas?
Ao entender a queixa da paciente surgirá a suspeita de deficiência de testosterona . Com isso peço na sequência a realização de exames de sangue para confirmação deste diagnóstico ou realizar um diagnóstico diferencial Identificamos que a testosterona está baixa através da dosagem de testosterona e testosterona livre no sangue.

4)Entre os problemas relacionados com a deficiência de
testosterona no organismo feminino, estão o desinteresse sexual, falta de
energia,
aumento de peso e perda de massa muscular.
Porém estas queixas podem ter
outras
causas além da testosterona baixa, correto?
Que cuidados devem ser tomados
na
hora do diagnóstico para não fazer da testosterona a panacéia para as queixas
sexuais e de desânimo das mulheres?
Essa pergunta é de extrema importância. Sabemos que a falta de interesse sexual ocorre por diversos fatores ( stress no trabalho, problemas no relacionamento, doenças na família, insatisfação com o próprio corpo,etc) , sendo um deles a deficiência de testosterona. É muito prático e rápido prescrever uma medicação. Já ter uma conversa longa para tentar entender o caso de cada paciente dá trabalho… Sinto que quando a paciente me procura ela merece essa atenção. Não prescrevo testosterona sem antes entender o contexto de vida de cada paciente. Percebo inclusive muitas pacientes com idade entre 40-60 anos com testosterona baixa no exame, mas sem qualquer queixa clinica. Será que devemos repor testosterona para todas elas? Acredito que não!! Acho que a conduta deve ser personalizada. Resumindo, entender o contexto de vida de cada paciente junto da realização de exames laboratoriais será determinante na prescrição da testosterona
5)Qual forma de reposição da testosterona para a mulher
você
acha melhor?
Oral, injetável, transdérmica?
Prescrevo exclusivamente por via transdérmica. É prática, fácil de usar e fácil parar de usar caso a paciente não se adapte ao tratamento. Além disso, é fácil mudar a dosagem. Não prescrevo por via oral. Não gosto da injetável pois caso a paciente não se adapte não é possível retirar a medicação do organismo imediatamente.
6)Além da reposição medicamentosa, é possível aumentar os níveis de testosterona com a mudança de hábitos de vida, como a atividade física, alimentação e sono?
Dormir bem evitará pico no nível de cortisol, ajudando a manter bons níveis de testosterona. Pensando no cortisol uma vida com menos stress fará com que esse hormônio não fique elevado, também ajudando a manter bons níveis de testosterona. Prática de atividade física manterá o corpo ativo, e quando associados a uma dieta adequada fará com que ocorra diminuição na quantidade de gordura abdominal . Essa gordura em excesso converte testosterona em hormônio feminino. Portanto, ter uma boa forma física naturalmente pode sim ajudar.
7)Em que casos a reposição é contra indicada para mulher?
Acho importante verificar a função hepática , visto que o hormônio será metabolizado no fígado . Caso o fígado esteja mais sensível é comum o agravamento da situação ao usar essa medicação. Mulheres grávidas não podem fazer essa reposição. Paciente com antecedente de câncer deve sempre consultar seu oncologista para entender se poderá usar.

Testosterona também é coisa de mulher
mas vá com
calma
Você anda meio desanimada para a vida e para o sexo
faz
algum tempo?
Pode ser que a sua testosterona esteja baixa.
Saiba
mais
sobre essa matéria a seguir:
Menopausa e terapia de reposição hormonal

Desde a primeira menstruação até a última o corpo da mulher tenta manter níveis equilibrados de hormônios femininos (estrogênio e progesterona) especialmente através da função ovariana. Durante o processo fisiológico de envelhecimento chega um momento em que os ovários param de responder ao estímulo enviado pelo cérebro para produção hormonal. Essa falência ovariana é conhecida como menopausa. Em geral, a menopausa irá ocorrer após os 40 anos de idade, sendo considerada precoce antes disso. Os principais sintomas são ondas de calor, secura vaginal, insônia, piora do humor, da libido,e do hábito intestinal, ressecamento da pele, dentre outros sintomas menos comuns. Só de ler esses sintomas já vem o pensamento: o que podemos fazer para diminuir tudo isso? Há tratamento? Sim, existem diversas maneiras de amenizar tais sintomas. Antes de falar em medicações, é importante enfatizar que hábitos de vida saudáveis ajudarão muito para que esta fase seja mais leve. Diminuir estresse no dia a dia, praticar atividade física pelo menos 4 vezes por semana e se alimentar adequadamente, certamente serão de grande importância.
Quais as opções de tratamento?
Existem 2 linhas de tratamento medicamentoso. A primeira seria usar fitoterápicos, especialmente em casos com sintomatologia leve. Esses medicamentos procuram produzir uma ação semelhante ao estrogênio de forma natural. No entanto, a eficácia parece bem discutível em casos com forte sintomatologia. O uso costuma ser feito de forma contínua por via oral através de comprimidos. A segunda opção seria o uso da reposição hormonal propriamente dita. Neste caso iremos repor estrogênio, progesterona (para mulheres que tem útero) e ocasionalmente a testosterona. O tratamento será feito com uso contínuo da medicação, que poderá ser administrada por via oral, transdérmica, vaginal ou implante. A escolha da via de uso será de acordo com cada caso. Com o início do tratamento medicamentoso é esperado que em pouco tempo ocorra uma melhora significativa dos sintomas. Não existe uma receita padrão a ser administrada de forma igual a todas as pacientes. Acredito ser importante realizar o tratamento de forma individualizada, ajustando a dose de acordo com a melhora dos sintomas, e pelo fato de cada paciente responder de forma diferente ao mesmo tratamento é fundamental que o acompanhamento seja feito bem de perto.
Todo paciente poderá fazer esse tratamento?
Infelizmente não. Há algumas contra indicações, especialmente para pacientes com histórico pessoal de trombose e/ou câncer de mamas. Nesses casos específicos será necessário pensar em tratamentos alternativos para melhora dos sintomas

Por quanto tempo será mantido o tratamento?
Os sintomas mais incômodos costumam durar ao redor de 5 anos, sendo assim é provável que pacientes com sintomas mais intensos necessitem tratar por todo esse período. No entanto, isso será avaliado caso a caso.
Preciso ter algum cuidado ao fazer o tratamento?
É importante estar com seus exames de saúde em dia ao realizar esse tipo de tratamento. Mamografia e ultrassonografia mamária em dia é fundamental. Avaliar o fígado, onde esses hormônios serão metabolizados, e o útero também é de extrema importância.
Converse com seu ginecologista para entender melhor sobre todas as opções disponíveis e fique tranquila, pois é muito provável que se cuidando você passe muito bem por essa fase tão temida por muitas mulheres. Conte comigo Atenciosamente Dr Renato
Qual vacina contra o HPV devo tomar?
O HPV ou papiloma vírus humano é um vírus muito
presente na
população,
sendo transmitido através do contato físico, especialmente por via
sexual.
Existem diferentes subtipos de HPV, sendo alguns responsáveis pelo
aparecimento de verrugas na região genital, e outros facilitadores do
desenvolvimento de câncer e lesões pré cancerosas. Nem sempre a
paciente portadora do vírus terá lesões na região. Isso dependerá
muito de como está sua imunidade.
E quando falamos em imunidade lembramos do tema vacinação.
Atualmente existe no mercado brasileiro 3 diferentes vacinas contra o
HPV, sendo a principal diferença a quantidade de subtipos de HPV que
cada uma delas tenta proteger:
Bivalente- subtipos 16, 18
Quadrivalente - subtipos 6,11,16 e 18
Nonavalente - subtipos 6,11, 16, 18, 31, 33, 45, 52 e 58.
Os subtipos 6 e 11 são responsáveis pelo surgimento de verrugas na região genital, já os demais citados estão mais ligados ao risco aumentado para o surgimento de lesões pré cancerosas ou o câncer propriamente dito. É importante ressaltar que nenhuma vacina oferece proteção total contra o vírus. Minha impressão é de que neste momento o ideal para alguém não vacinado seria a opção pela vacina nonavalente por oferecer uma proteção ampliada em relação às suas concorrentes.
Meu exame de HPV deu positivo, devo receber a vacina?
Como a vacina protege contra mais do que um subtipo, e dificilmente a infeção presente será por mais de um subtipo, sugiro a vacinação em portadoras do HPV. Saiba que o vírus presente não será combatido pela vacina. A ideia seria proteger contra outros subtipos.
Quem pode receber a vacina?
Homens e mulheres entre 9 e 45 anos de idade
Prevenir é fundamental para reduzir a enorme quantidade de casos de pacientes portadoras de HPV. Penso ser muito mais seguro e prático tomar a vacina, quando comparado ao acompanhamento e tratamento de pacientes já infectados. Converse com seu médico para definir o melhor momento e qual vacina tomar. Conte comigo Dr Renato
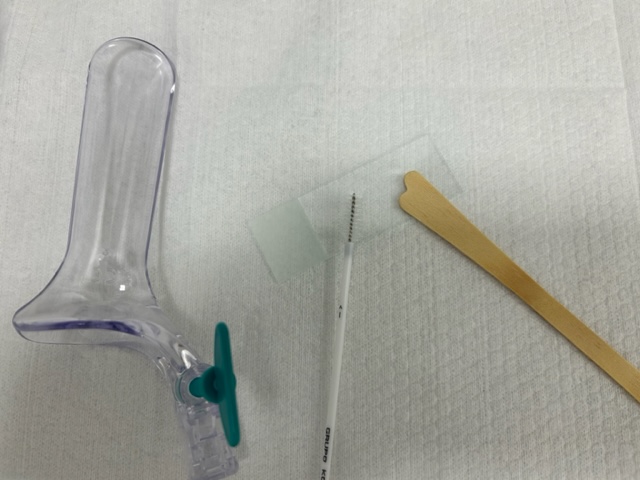
Entenda melhor sobre o exame de Papanicolaou
Há mais de meio século está bem estabelecido que colher
o
exame de Papanicolau periodicamente é muito importante para o rastreamento
do
câncer de colo uterino, assim como para o diagnóstico de lesões pré
cancerosas.
A metodologia do exame é simples.
É colhido um raspado de células da região genital, incluindo especialmente a
junção escamo colunar (JEC) no colo do útero. Essas células são aplicadas em
uma
lâmina, coradas, e na sequência um especialista analisa a característica das
mesmas.
De acordo com as características teremos desde um exame normal até a
suspeita de
câncer de colo uterino.
O Papanicolaou não fecha o diagnóstico. Para isso será necessário realizar
exame
de colposcopia com biópsia, e o resultado do exame anatomopatológico irá
confirmar ou não o diagnóstico exato.
E qual é a importância de quem colhe esse exame?
Muito grande!
O exame só dará um resultado suspeito em pacientes que apresentem a lesão, e que
sejam submetidas a uma coleta adequada.
Nem sempre é fácil, e confortável localizar a junção escamo colunar, sendo
frequentes coletas mal feitas, sem presença de células desta região. Isso torna
o
exame inválido.
Por isso sugiro coletar esse exame de preferência com seu ginecologista.
Meu Papanicolau está alterado, o que devo fazer?
Sugiro avançar na pesquisa realizando os exames de
colposcopia, vulvoscopia e a pesquisa do HPV.
Esses exames ajudarão a entender melhor seu caso, facilitando a indicação do
tratamento correto
Sugiro que você colha o Papanicolaou ao menos uma vez por ano.
Por ser um exame não muito preciso, acho fundamental
manter
essa avaliação de forma periódica.
A maioria dos casos de câncer no colo uterino demoram a evoluir de uma lesão
pré
cancerosa para o câncer.
Sendo assim, não podemos abrir mão desta
oportunidade de realizar o diagnóstico de uma lesão inicial, tratar, e curar
a
paciente.
Lembre de incluir a prevenção na sua rotina
Conte comigo
Atenciosamente
Dr Renato
Sexualidade feminina não se resume a reposição de testosterona!!!
Entender como está a
sexualidade
da paciente faz parte da consulta ginecológica
Perguntar se está tudo bem para ter relação, e como está a libido seria um
bom
começo.
Cuidar da paciente de uma maneira abrangente tentando entender o contexto de
vida dela, ajudará na investigação de problemas relacionados à
sexualidade.
Entender como está o relacionamento, trabalho, família, dentre outras
situações
ajudarão no direcionamento da solução.
Após essa conversa inicial, fazer a dosagem da testosterona será
interessante.
No entanto, paciente com problemas no dia a dia ( doença na família,
desentendimento com o parceiro, desemprego, etc) , e com testosterona baixa,
muito provavelmente não terá seu problema resolvido repondo testosterona.

NÃO ADIANTA USAR SEMPRE A MESMA SOLUÇÃO MÁGICA: "TESTOSTERONA"
Medimos a libido de cada paciente através de
questionamentos, e
não da testosterona isoladamente.
A reposição de testosterona será bem vinda em casos de problema na sexualidade,
com
libído diminuído, situação de vida aparentemente adequada, e com testosterona
baixa.
Neste caso vejo melhora na sexualidade com o tratamento medicamentoso.
Sexualidade prejudicada por problemas do dia a dia poderá ter alguma melhora com
a
procura de solução para esses problemas.
A psicoterapia poderá ter papel importante no encontro de solução para a melhora
da
sexualidade.
Há casos de pacientes com sexualidade prejudicada que acabam desenvolvendo o
vaginismo. Nestes casos além da psicoterapia, costumo ver grande melhora com os
tratamentos de fisioterapia do trato genital.
Sexualidade é assunto sério.
Sexualidade tem correlação direta com a qualidade de vida.
Tenha no seu ginecologista um confidente para ajudar a encontrar a melhor
solução
para seu problema de sexualidade.
Estou aqui para poder te ajudar, conte comigo.
Como saber se o DIU de cobre ou cobre com prata está no local correto?
O DIU não hormonal é um método
contraceptivo cada vez mais usado.
Além de seguro, o DIU não hormonal traz uma praticidade muito grande na vida
da
mulher moderna.
Por não ter hormônio, o DIU não hormonal não irá alterar a regularidade
menstrual, humor ou pele da usuária, tendo como principal efeito adverso o
aumento no fluxo menstrual.
Nem toda usuária do DIU não hormonal sabe como avaliar corretamente se ele
está
funcionando corretamente ou não.
Para funcionar corretamente, o DIU não hormonal deverá estar posicionado no
corpo do útero, próximo ao fundo da cavidade uterina.
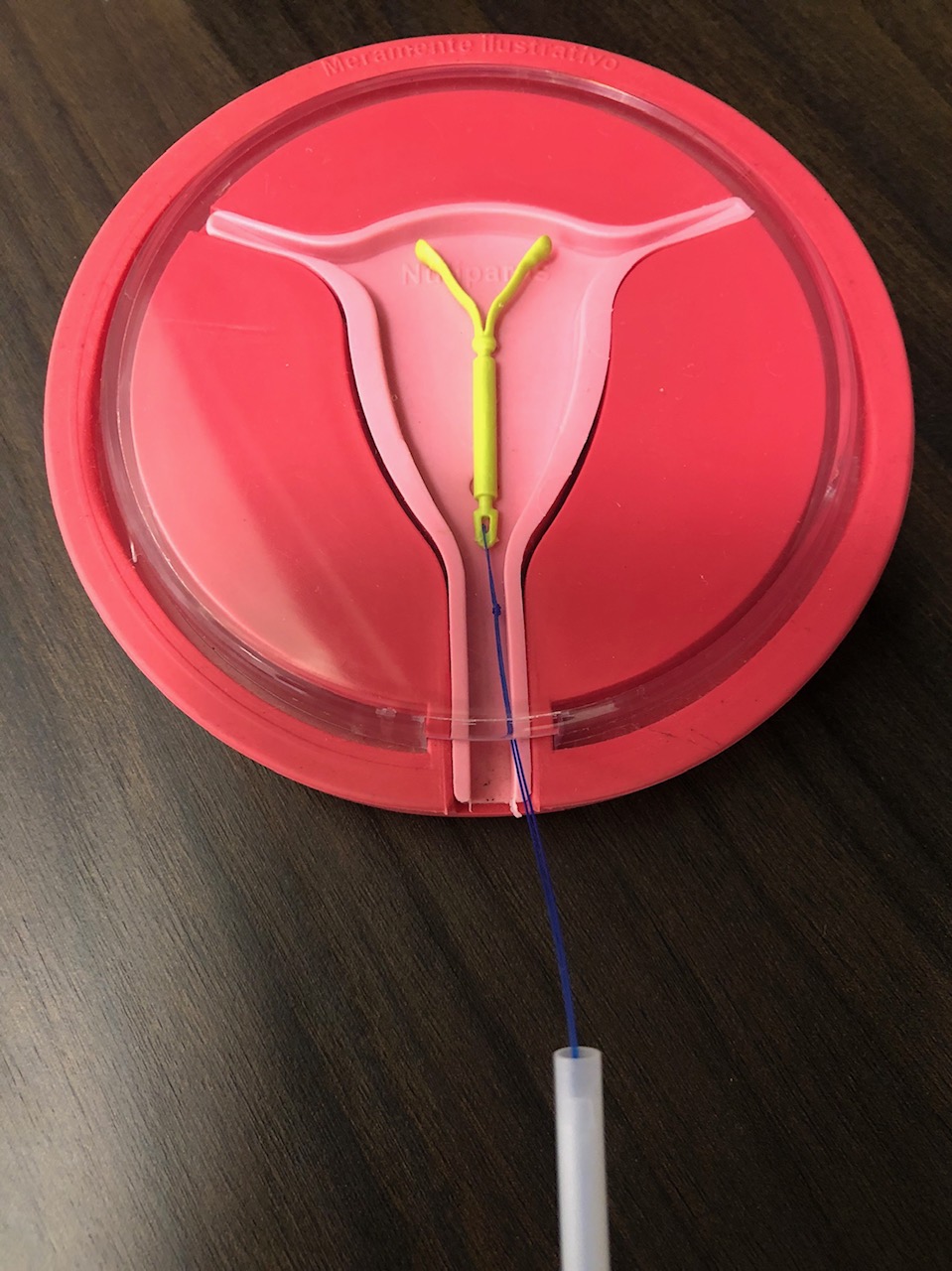
É muito importante que imediatamente após realizar a
inserção
do DIU não hormonal seja feito o exame de ultrassonografia pélvica, de
preferência
por via transvaginal. Esse exame irá permitir que seja verificada a exata
posição do
DIU não hormonal.
Caso esteja inserido no local correto a paciente estará apta a ter relação sem
uso
de outro método contraceptivo.
Mesmo com o DIU não hormonal bem inserido, o útero poderá rejeitar o DIU não
hormonal, fazendo com que ele deixe de ficar posicionado em local que traga
segurança. Isso não é muito comum, mas pode acontecer. Visando trazer mais
segurança
ao método, costumo repetir a ultrassonografia pélvica transvaginal um mês após a
inserção do DIU não hormonal, e na sequência manter uma rotina de reavaliação
periódica.
O DIU não hormonal é um excelente método contraceptivo. Converse com seu
ginecologista sobre essa, e outras opções contraceptivas, e escolha a melhor que
se
encaixa a sua rotina.
Conte comigo
Atenciosamente
Dr Renato
Estou aqui para poder te ajudar, conte comigo.
VAGINOSE
A vagina é uma região do corpo humano que possui flora bacteriana específica. Essa flora irá manter o pH vaginal propício para que não ocorra infecções na região. Qualquer desequilíbrio que ocorra nesta flora poderá facilitar o desenvolvimento de infecção na vagina. E aí que poderemos entender um pouco melhor sobre a vaginose. A vaginose é uma infecção bacteriana que acontece na região vaginal, ocasionada por um desequilíbrio na flora protetora da vagina. Ao ter uma diminuição na defesa, imunidade, a vagina fica predisposta a apresentar crescimento de bactérias que estão no próprio organismo da paciente, mas que habitualmente não se tornam uma infecção. Isso é a vaginose! Na vaginose ocorre o desenvolvimento de forma não equilibrada da bactéria Gardnerella Vaginalis
Quais os principais sintomas da vaginose?
- -Corrimento vaginal fluido acinzentado
- -Alteração de odor vaginal (a paciente com vaginose costuma referir odor semelhante ao de peixe)
- -Piora do odor vaginal após relação sexual com ejaculação do parceiro na vagina Sintomas como ardor e prurido não são comuns na paciente com vaginose
Como é feito o diagnóstico de vaginose?
O diagnóstico da vaginose poderá ser feito através da avaliação ginecológica, com exame especular, e confirmada através da pesquisa da bacéria Gardnerella Vaginalis pelo exame de cultura de secreção vaginal. Esse exame poderá ser colhido pelo ginecologista no ato do exame especular
Como tratar a vaginose?
- O tratamento será feito com antibiótico específico contra a Gardnerella Vaginalis
- Existe tratamento com antibiótico por via oral e/ou vaginal.
Como prevenir a vaginose?
- Mantendo a flora vaginal o mais saudável possível.
- Evitar lavagem interna da vagina, e quando indicado fazer uso de probiótico.
Lembre de incluir a prevenção na sua rotina
Conte comigo
Atenciosamente
Dr Renato